がん検査
マイシグナル
名古屋大学 川嶋 啓揮教授が語る最新がん対策 〜すい臓がんのリスクや早期発見のための検査法を解説〜
- 公開日: 4/4/2025
- |
- 最終更新日: 6/24/2025

すい臓がん啓発イベント「本田圭佑 × 医師が語る 健康法とがん対策」を愛知県名古屋市内の中日ホールで開催。
「すい臓がん啓発プロジェクト」の参画医療機関である名古屋大学 川嶋 啓揮教授、すい臓がんにおける最先端の研究に取り組む慶應義塾大学 加藤 容崇先生より、すい臓がんに関する最新の情報や、早期発見の重要性について解説いただきました。
さらに、世界で活躍されている本田 圭佑さんをスペシャルゲストとしてお迎えし、加藤 容崇先生、Craif株式会社CTOの市川 裕樹と「2人に1人ががんになる時代、私達はがんにどう向き合うべきか」をテーマに、がんとの向き合い方や健康への考え方について対談を行いました。
イベント後には、マイシグナル・スキャンの体験会を実施。会場には600名以上の方が来場し、がん予防・早期発見への関心の高さが感じられるイベントとなりました。
本記事では、川嶋 啓揮教授による最新がん対策セッションの内容をお伝えします。
スペシャル対談の内容についてはこちらをご覧ください。
加藤 容崇先生による最新がん対策セッションの内容についてはこちらをご覧ください。
\役立つ情報誌を無料配布中/
早期発見が難しい「すい臓がん」に備えるために
すい臓がんの基礎情報、がんにならないための過ごし方、一般的なすい臓がんの検査についてまとめています📚
受け取りを希望する場合は、下記のボタンよりフォームを開いて、メールアドレスのご入力をお願いします。メールにて冊子をお送りします。


目次
プロフィール
名古屋大学大学院 医学系研究科消化器内科学 教授 川嶋 啓揮先生
名古屋大学医学部卒業、名古屋大学関連の半田市立半田病院、愛知厚生連渥美病院で研鑽を積んだのち名古屋大学医学部附属病院で勤務。専門は胆道・膵疾患の内視鏡的診断と治療。消化器内科学教室では、膵癌の早期発見や進行膵癌に対する新規治療法の開発に努めている。各学会の指導医であり、日本消化器病学会財団評議員、日本胆道学会理事、日本膵臓学会評議員などを務める。

医師による最新がん対策セッション【第1部:知っていますか?すい臓がんのこと】

普段すい臓がんを診察している医者の立場から、どのような思いですい臓がんを診断し、診療情報を提供しているかについてお話しします。
すい臓の主要な機能とすい臓がんについて
すい臓は胃の裏側にある細長い形をした臓器で、主に2つの働きがあります。
1. 外分泌機能:消化液であるすい液を十二指腸に分泌して食物の消化を促す
→機能が低下すると脂肪分の吸収が悪くなり、白い油のような脂肪便が出るようになる
2. 内分泌機能:インスリンなどのホルモンを血液中に分泌して体のバランスを保つ
→機能が低下するとインスリンの自己注射が必要な糖尿病になる
すい臓がんとは、すい臓で作られたすい液を通す膵管という管に発生するものを言います。
すい臓がんはこれまで早期発見が難しかった
すい臓がんを治す唯一の方法は手術です。 しかし、すい臓がんは早期発見が難しく、診断時に手術できる患者さんは30%程度といわれています。
また、手術ができたとしてもすい臓がんは再発しやすく、予後があまりよくありません。年間では約4万5,000人がすい臓がんを発症しており、男女ともに罹患数は第6位です。
消化器の領域の中では、胃がんとか肝臓がんは予防法が進歩したため発生率は下がってきていますが、すい臓がんは原因がはっきりわかってないことや高齢化社会になってきているために、発生率は右肩上がりで増えています。
さらに、罹患数は第6位であるのに対して、死亡数は男性4位、女性3位と死亡率が高いのが現状です。
5年相対生存率を見てみると、前立腺がんは99%で、前立腺がんになっても100人のうち99人が5年後も生きています。一方で、すい臓がんは8.5%と非常に低い結果になっています。医師の間では、すい臓がんは予後不良ながんの代名詞です。
すい臓がんは早期発見できれば生存率が上がる
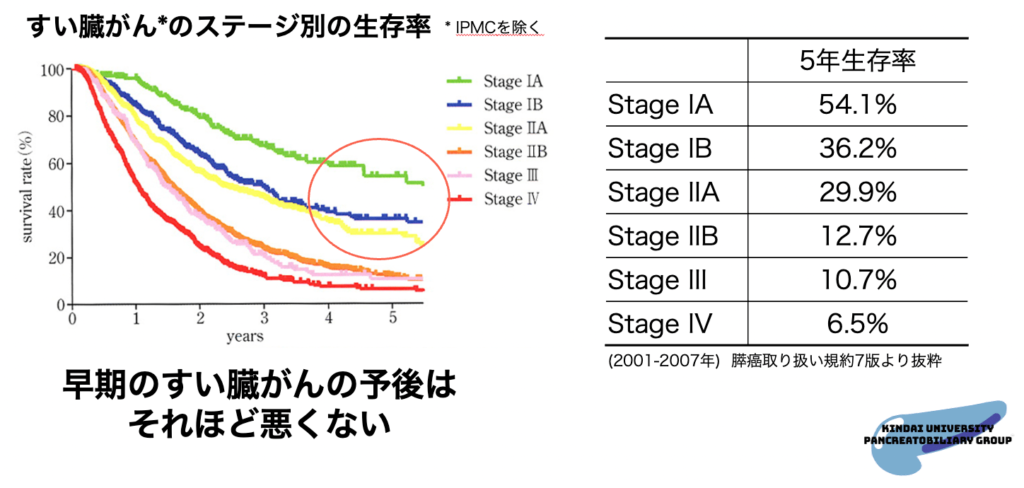
しかし、すい臓がんは小さいうちに見つければ、5年生存率に期待がもてます。
ステージ1Aであれば、5年生存率は54.1%で、最近は徐々に上がってきているため、今後60~70%になることも期待されています。
すい臓がんの5年生存率を改善するためには、ステージ0またはステージ1の状態で見つけることが大事です。
ステージ0は顕微鏡で見ないとわからないため、画像診断ではほとんど見つけることができません。そのため、ステージ1のがん(1cm未満の微小浸潤がん)を見つけることを目標に、日々臨床の研究をしています。
すい臓がんのリスクファクター
一般的なすい臓がんのリスクファクターとして、まず家族歴が挙げられます。
第1近親者の父親・母親・兄弟・姉妹・子どもにすい臓がん患者がいると、いない人に比べて1.5倍から1.7倍、すい臓がんのリスクが上がります。特に50歳未満ですい臓がんを発症した人が第1近親者にいる場合、すい臓がんのリスクは9.3倍です。
他にも、以下がすい臓がんのリスクファクターとなります。
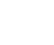
- 喫煙
- 飲酒
- 肥満
- 遺伝性リスク(乳がん卵巣がん症候群 など)
- 糖尿病
-
膵疾患・画像所見
- 慢性膵炎
- IPMN(すい管内乳頭粘液性腫瘍)
- 膵管拡張
- 膵のう胞
画像所見の中でも、特に過度な飲酒により発症しやすい慢性膵炎によるすい臓がんのリスクは13倍から16倍です。
これらの画像診断がされた場合にはがんのリスクが上がるので、半年〜1年に一度といった頻度で、経過観察を行う必要があります。
左側の写真は、膵管の形態がわかる画像診断「MRCP(MR胆管膵管撮影)」です。
正常だと、膵管の幅は3mm未満です。 左写真の患者さんは膵管が8〜9mmぐらいに拡張しており、膵尾部に膵のう胞という水袋ができています。
右側の写真は、造影剤を使用したCTの画像です。すい臓の頭の部分に膵のう胞があります。膵のう胞があると普通の人よりもすい臓がんになりやすいため、経過観察をしっかりして、すい臓がんが疑わしい所見がある場合は治療を開始します。
このように画像所見を効率よく診断することが、医師の仕事です。
では、どのようにして診断をしているのでしょうか。
すい臓がんを発見するために有用な検査方法
すい臓がんを診断する機器には長所短所があり、費用が高ければいいというわけではありません。
身体に対する負担(侵襲)や、どの程度がんを見つけるか(感度)。あとは、すい臓全体がしっかり見えるか(網羅性)について考えて、検査を進める必要があります。
以下に、すい臓を発見するために使われる検査方法の特徴をまとめています。
| 検査方法 | 侵襲 | 感度 | 網羅性 | 備考 |
|---|---|---|---|---|
| PET-CT | ◯ | ×(30%) | ◯ | 小さながんの感度が高くないため検診には不向き。 転移が疑われる場合にのみ弱く推奨。 |
| CT(MDCT) | △ | △(52%) | ◯ | 造影剤アレルギーや放射線被ばくがあり検診には不向き。 すい臓がんが疑われる場合に強く推奨。 |
| 腹部超音波(US) | ◯ | △(53%) | × | 侵襲低く感度も中程度で良いが、すい臓の3分の1は見ることができない。 すい臓がんが疑われる場合に弱く推奨。 |
| MRI | ◯ | △(45%) | ◯ | 侵襲・感度・網羅性ともに良いが、時間がかかるため全ての人に実施するのは困難。 |
| 超音波内視鏡(EUS) | × | ◯(76%) | ◯ | 30分程度胃カメラを使用するが、小さながんの感度と網羅性が高い。 |
検診ですい臓がんが疑われた場合、早期診断には感度と網羅性が一番高い超音波内視鏡の検査をおすすめしています。
なお、名古屋市では、2025年の2月から公費負担の腹部超音波スクリーニング検査が開始されました。対象の方は、ぜひ近くの医療機関での受診を検討してみてください。
腫瘍マーカー(CA19-9)陽性者のうちすい臓がん罹患率は3%
検診で約1,000円で追加できるすい臓がんの腫瘍マーカー「CA19-9」についてお話しします。
CA19-9の正常値は37U/mL以下ですが、結果が90U/mLのとき、すい臓がんである可能性はどの程度でしょうか。
腫瘍マーカーが高くても実際にすい臓がんの方は、約3%しかいません。 つまりCA19-9が異常値でも、97%の人はすい臓がんではありません。
CA19-9は、実際の医療現場では抗がん剤が効いているかどうか、過去にすい臓がんだった人が再発していないかを確認する際に使われます。そうでない方にはほとんど使用していません。
CA19-9は、炎症や胃がん、大腸がんなど他の疾患でも陽性になります。特異度(病気でない人を正しく陰性と判定できる確率)が高くないため、CA19-9の検診での利用はおすすめしていません。
すい臓がんは侵襲性の低い検査で検出し、侵襲性の高い検査で確実な診断を
すい臓がん診療の現状の課題を解決するために、新しい治療法や新しい抗がん剤の開発が進んでおり、我々も医師主導治験を行っています。
早期すい臓がんの効率的な発見方法を開発することで、すい臓がん診療の新たな選択肢となり、長生きにつながると思います。侵襲の小さな検査で効率よく検出し、侵襲の大きな検査で確実に診断することが重要です。
リスクファクターをもとにがんのリスクを調べる“生活習慣でわかる「がんリスクテスト」”を受けてハイリスクだった場合、その結果だけで病院に行ったり検査したりするのは、受ける側も、病院側も負担があります。この溝を埋めるのがマイシグナル・スキャンです。
マイシグナル・スキャンの結果でリスクが高ければ、超音波内視鏡を受ける。これがすい臓がんを一番効率よく発見する方法だと考えております。
エンディングセッション

プログラムの最後では、加藤 容崇先生と、Craif株式会社 CEOの小野瀨 隆一 からメッセージが送られました。
一部を抜粋してお伝えします。
加藤 容崇先生:先ほどの川嶋教授も含めて我々関係者は、すい臓がんをはじめとする強すぎる敵にいつも跳ね返され、悔しい思いをしてきています。
すい臓がんへの挑戦には、皆様のご協力やご支援が必要不可欠です。いくら優れた技術でも、誰も使われなければ何も意味がありません。また、見つかった後に実際に病院に行かなければ、結局は手遅れになってしまいます。
Craif 小野瀨:Craifによる世界初の技術で、すい臓がんが効率的に早期発見できるようになったことで、がん対策が新しいステージに進んでいると思っています。
我々の使命は、この検査を皆様一人ひとりに確実に届けること。そして、がんや人生への向き合い方をアップデートする。その先に我々のビジョンである「人々が天寿を全うできる社会」があると思っています。
がん検査について気軽に相談できる「がん検査相談コーナー」を開催

イベント当日は、がんに対するお悩みを解消するべく、がん検査相談コーナーを設置。
マイシグナルの仕組みや使い方、おすすめの受診頻度など、幅広くご相談いただきました。
【相談無料】がん検査相談はお電話でも受け付けています!
マイシグナルでは「がん検査選びの相談窓口」を設けており、専門スタッフがお電話にてご相談を受付中です。料金は無料です。
がんは気になる。でも「今、どの検査を受けるべきか」迷われる方も多いと思います。
当窓口では、お客様のお悩みに応じて、がん検査選びの疑問点の解消をお手伝いします。
お電話での相談はこちらから

マイシグナル・スキャンはすい臓がんもステージ1から

「マイシグナル・スキャン」は、ステージ1からすい臓がんを含む7種のがんリスクを個別に判定できる検査です。従来の検診手法では早期発見が困難とされていたすい臓がんを、92.9%の感度で検出できました。
検査方法は、自宅で尿を採取して送るだけ。病院に行く必要はありません。
万が一「リスクあり」と判定された場合、受診すべき診療科や追加検査を具体的に提案するため、迷わず次の行動に移せます。
マイシグナル・スキャンで、「たぶん大丈夫」を、根拠ある自信へ変えてみませんか。
がん早期発見の重要性を広め、人々が天寿を全うできる社会を目指す
Craifは「マイシグナル・スキャン」を通じて、がんの早期発見の大切さを社会に浸透させることで、『人々が天寿を全うできる社会の実現』を目指しています。
本イベントをきっかけに、一人でも多くの人ががんについて学び、行動を変えるきっかけにしていただければと願っています。
\役立つ情報誌を無料配布中/
早期発見が難しい「すい臓がん」に備えるために
すい臓がんの基礎情報、がんにならないための過ごし方、一般的なすい臓がんの検査についてまとめています📚
受け取りを希望する場合は、下記のボタンよりフォームを開いて、メールアドレスのご入力をお願いします。メールにて冊子をお送りします。

この記事をシェア
この記事の監修者

名古屋大学 未来社会創造機構 客員准教授、博士(薬学)、薬剤師
東京大学大学院 薬学系研究科にてケミカルバイオロジーを専攻し博士号(薬学)を取得。研究活動に並行してGlobal Healthのプロジェクトにも従事。幼少期をオランダで過ごした海外経験と技術バックグラウンドを活かし、米国のNPOにてザンビア等の開発途上国への医療テクノロジー導入も支援。大学院修了後、2013年にバイエル薬品に入社。オンコロジーや眼科領域事業でMR、マーケティングの経験を積んだ後、経営企画や全社プロジェクトのPMO等、幅広い業務をリードした。 同社を退職後、2019年1月Craif株式会社に参画。
カテゴリから探す
キーワードから探す






