がん検査
膵臓(すいぞう)がんとは?検査の種類・費用、早期発見のためできること
- 公開日: 4/26/2023
- |
- 最終更新日: 6/24/2025
「沈黙の臓器」や「サイレントキラー」という言葉を聞いたことがありますか?
すい臓のことです。すい臓は胃の裏側にあるため、がんになっても見つかりにくく、初期の頃はなかなか症状が出ません。進行が速く、見つかったときにはかなり進んでいる場合も少なくありません。
日本では、2019年に4万人以上がすい臓がんと診断されました (*1)。このがんで毎年3万人以上が亡くなっています(*2)。
「すい臓がん」とは、一体どのような病気なのでしょうか? どのような検査があり、費用はどのくらいで、どんなタイミングで検査を受ければよいのでしょうか?
そんな疑問に答えるため、ここではすい臓がんとは何か、検査の種類や費用、すい臓がんと診断された場合どうするかなどについて詳しくみていきます。
\早期発見の難しいすい臓がんも対象/
「尿」で10種のがんリスクを判定!
マイシグナル・スキャン
日本のがん死亡数の約8割を占める10種類のがん※を個別にリスク判定します。尿中のマイクロRNAをAI解析技術が評価され、すでに全国2000軒の医療機関でも導入されています。
- ※国立がん研究センターがん情報サービス「がん統計」(厚生労働省人口動態統計)、ただし造血器腫瘍を除く
目次
膵臓(すいぞう)とは?
検査について知る前に、すい臓の仕組み、すい臓がんの特徴、よくみられる症状などについて確認しましょう。
すい臓はどこにある?

先生
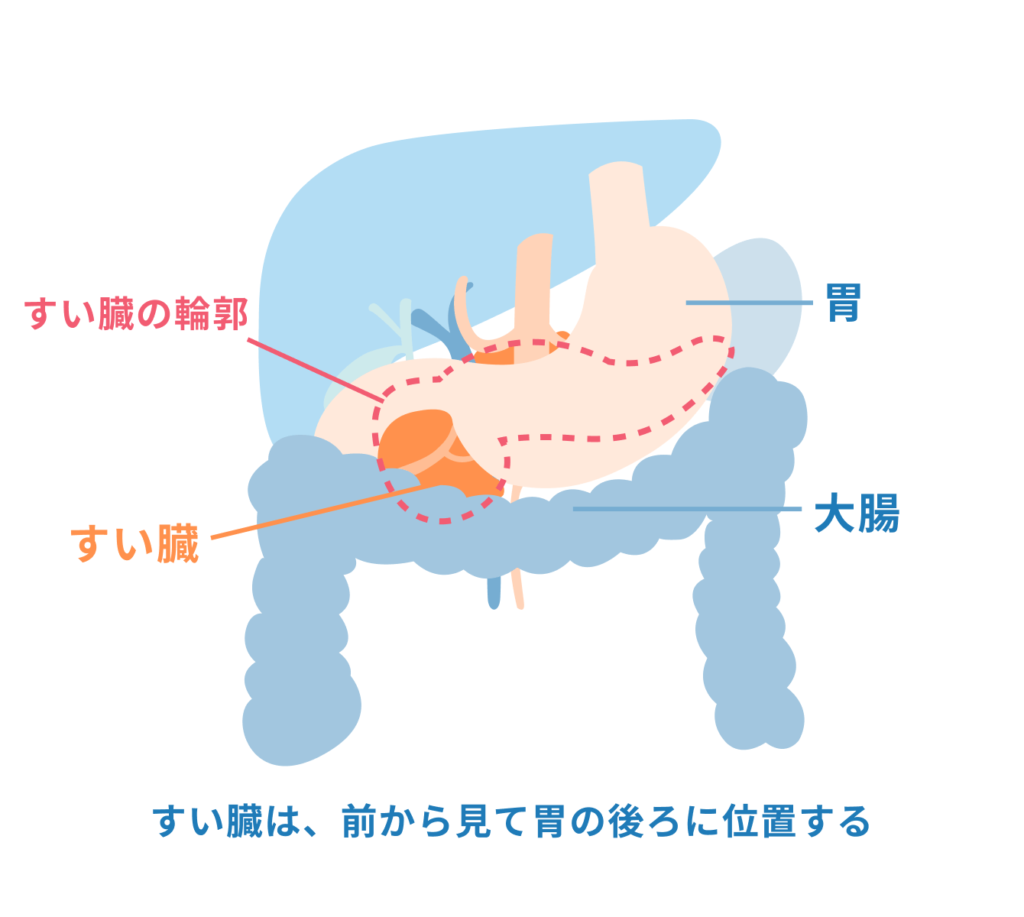
すい臓は、胃の後ろ側、みぞおちの少し下にあります。長さ約20 cmで洋ナシのような形をしています。

質問者
胃の後ろというと、背中の方なんですね。全然知りませんでした。
参考:
すい臓は胃や十二指腸などの臓器に囲まれています。前から見ると、胃の後ろにあります(図1)。
すい臓は、次の3つの部分に分けられます(図2)。
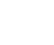
- 膵頭部(すいとうぶ)・・・右側の頭のように大きくふくらんだ部分。すい臓がんのほとんどが膵頭部に発生します。
- 膵体部(すいたいぶ)・・・すい臓の真ん中。
- 膵尾部(すいびぶ)・・・しっぽのように細くなっている左側の部分。
参考:
すい臓は何をするところ?
すい臓には2つの大切な機能があります。
- 食べ物の消化を助ける「すい液」を分泌(すい液に含まれる酵素が消化を促進する)
- 血糖値を調節するホルモンを分泌(血糖値を下げるインスリンや血糖値を上げるグルカゴンなどのホルモンを作り、血液中に送って血糖値を調節する)
すい臓の機能が低下すると、体にも不調が出てきます。たとえば、すい液の分泌が不十分になると、食べ物をうまく消化できなくなるので、下痢になったりお腹にガスがたまったりすることがあります。インスリンの分泌が足りないと、血糖値が上がり、糖尿病になるリスクが上がります。
「膵臓(すいぞう)がん」はどんな病気?
すい臓がんとは、その名前のとおりすい臓にできるがんです。すい臓がんの多くは、膵管(すいかん)がんといって、すい臓の中を通っている膵管という管(くだ)で発生します。すい臓がんになると、膵管が大きく広がってしまうという特徴があります。ただ、初期段階ではほとんど症状はみられません。
すい臓がんの原因は、まだわかっていませんが、すい臓がんにかかりやすい人や生活習慣の影響については少しずつ明らかになってきました。
すい臓がんのリスクとしては、次のようなものが知られています。
- 家族のすい臓がん
- 遺伝性膵炎
- 糖尿病
- 慢性膵炎
- 膵管内乳頭粘液性腫瘍(IPMN)
- 喫煙
- 大量の飲酒
- 肥満
特に喫煙者は非喫煙者と比べて1.3~3.9倍、大量の飲酒が主な原因である慢性膵炎の人は慢性膵炎のない人と比べて13倍すい臓がんになるリスクが高くなります(*3)。喫煙や飲酒の習慣がある人は注意が必要です。
また、遺伝性膵炎(※)の人がすい臓がんになるリスクは、そうでない人と比べて約60~87倍高くなると言われています(*3)。
- 家族の中で2世代以上にわたって2人以上膵炎になった人がいる
- 若い時に膵炎になった
- アルコールが関係していない膵炎
参考:
日本では、1年間に4万人以上がすい臓がんと診断されています。2020年には3万7677人がすい臓がんのため亡くなりました(*4)。

質問者
ほかのがんと比べて、すい臓がんで亡くなる人は多いのでしょうか?

先生
がんの部位別にみると、肺がん、大腸がん、胃がんの次に多いといえます(表1)。5年相対生存率(※)についても、肺がん(34.9%)、大腸がん(71.4%)、胃がん(66.6%)に比べて、すい臓がんは8.5%と著しく低いことが特徴です(*4–7)。
- ※すい臓がん以外の病気や事故などによる死亡を除いた5年生存率
表1 がん死亡数の順位(2021年)
| 1位 | 2位 | 3位 | 4位 | 5位 | |
| 男女計 | 肺 | 大腸(※) | 胃 | すい臓 | 肝臓 |
| 男性 | 肺 | 大腸(※) | 胃 | すい臓 | 肝臓 |
| 女性 | 大腸(※) | 肺 | すい臓 | 乳房 | 胃 |
- ※大腸は結腸と直腸を合わせたもの

質問者
そんなに低いんですか……。性別によっても違いますか?

先生
10万人あたりの死亡者数は、男性で31.5人、女性で29.7人と、男性の方が少し多い傾向がみられます(*4)。
参考:
すい臓が「沈黙の臓器」と呼ばれるわけ
すい臓は「沈黙の臓器」と呼ばれ、がんや何か異常があっても発見が難しいと言われています。その主な理由は次の2つです。
1. がんが見つけにくい場所にある
上の図からもわかるように、すい臓はかなり奥の方にあります。そのため、初期の段階でがんを見つけることは困難です。
2. 初期の頃はあまり症状が出ない
特に初期の頃は、多くの人が無症状です。進行してからはじめて症状が出てくることが多く、病院に行ったときには、がんがかなり進行している場合もあります。
すい臓がんでよくみられる症状は?
すい臓がんが進行してくると、すい臓の機能低下や炎症などが起こり、次のような症状や病気がみられることがあります。

- お腹の痛み
- お腹や背中が重い感じ
- 食欲がなくなる
- 吐気や嘔吐
- 下痢
- お腹が張る感じ
- 黄疸
- 腰や背中の痛み
- 特にダイエットをしていないのに体重が減る
- 糖尿病
すい臓がんには、「これがあればすい臓がんだ」と言えるような特徴的な症状がありません。どうも胃がもたれる、食欲がないなど、どの症状も別の病気でもよくみられるような一般的なものです。※すい臓がんの症状については「膵臓(すいぞう)がんの症状・原因・治療方法とは?背中の痛み、黄疸、他」をご覧ください。
そのほかに、すい臓がんになると糖尿病の発症や悪化がみられることがあります。すい臓の調子が悪くなると血糖値の調節がうまくできなくなるためです。糖尿病になるとすい臓がんになるのか、すい臓がんになると糖尿病になるのかは今のところわかっていませんが、糖尿病がある人はすい臓がんのリスクが高くなります。

質問者
確かに「食欲がないからすい臓を診てもらおう」と考えることは、あまりないように思います。

先生
そうなんです。こういった症状はほかの病気でも起こることで、すい臓がんの発見を難しくしている理由のひとつです。
すい臓がんが見つかった時点でステージIVが約40%
すい臓がんには特徴的な症状がなく、特に初期の段階では症状がほとんど出ないため、病院に行くタイミングが遅くなってしまいがちです。病院に行き、検査の後にすい臓がんと診断された人の40%がステージIVです(*8)。すい臓がんのステージIVとは、「ほかの臓器などへの転移がある」状態で、すい臓がんが見つかったときには、多くの場合すでにほかの臓器などへ広がってしまっていることを意味します。ステージIVでは5年生存率が1%台と非常に低くなります(*9)。
参考:
- がん情報サービス 膵臓がん治療
- (*8)がん情報サービス 膵臓がん
- (*9)国立がん研究センターがん情報サービス「院内がん登録生存率集計結果閲覧システム」
早期発見が大切!腫瘍1cm以下の5年生存率は80%以上
そこで大切なのが、早期発見です。
すい臓がんは早期発見が難しいと言われていますが、初期段階で見つかれば生存率もかなり上がります。例えば、腫瘍が1cm以下であれば、5年生存率は80%以上と報告されています(*10)。
参考:
表2 腫瘍サイズと5年生存率
| 腫瘍サイズ | 5年生存率(60ヶ月) |
| 3〜10mm | 80.4% |
| 10〜20mm | 50.0% |
| 2〜4cm | 15.4% |
| 4〜6cm | 8.4% |
| 6cm超 | 7.8% |
参考:
生存率は、すい臓がんの状態や進行程度により大きく異なります。5年相対生存率は、ステージIVまで進行した場合に1%台です。一方、がんがすい臓内にとどまっているステージIでは51.8%と半分以上です(*9)。
表3 病期と相対生存率
| 病期 | 相対生存率 |
| Ⅰ期 | 51.8% |
| Ⅱ期 | 22.9% |
| Ⅲ期 | 6.8% |
| Ⅳ期 | 1.4% |
- *性別は「男女」、年齢階級は「全年齢」、手術の有無は「全体」
参考:
- 表3(*9)国立がん研究センターがん情報サービス「院内がん登録生存率集計結果閲覧システム」を元に、病期・相対生存率のみを抜粋。

質問者
やっぱり、早い段階で見つけることが大切なんですね。

先生
そうですね。すい臓がんと診断されても、ステージが低く、手術ができる段階であれば、生存率も大きく上がります。
\役立つ情報誌を無料配布中/
早期発見が難しい「すい臓がん」に備えるために
すい臓がんの基礎情報、がんにならないための過ごし方、一般的なすい臓がんの検査についてまとめています📚
受け取りを希望する場合は、下記のボタンよりフォームを開いて、メールアドレスのご入力をお願いします。メールにて冊子をお送りします。

50代から上昇?膵臓(すいぞう)がんにかかりやすい年代とは
すい臓がんにかかった人の割合を年齢別にみてみると、男女ともに50代から少しずつ増え始め、60代以降は加齢に伴って急激に増えていることがわかります(図3)。高齢者人口の増加に伴い、すい臓がんにかかる人の数も多くなっています。
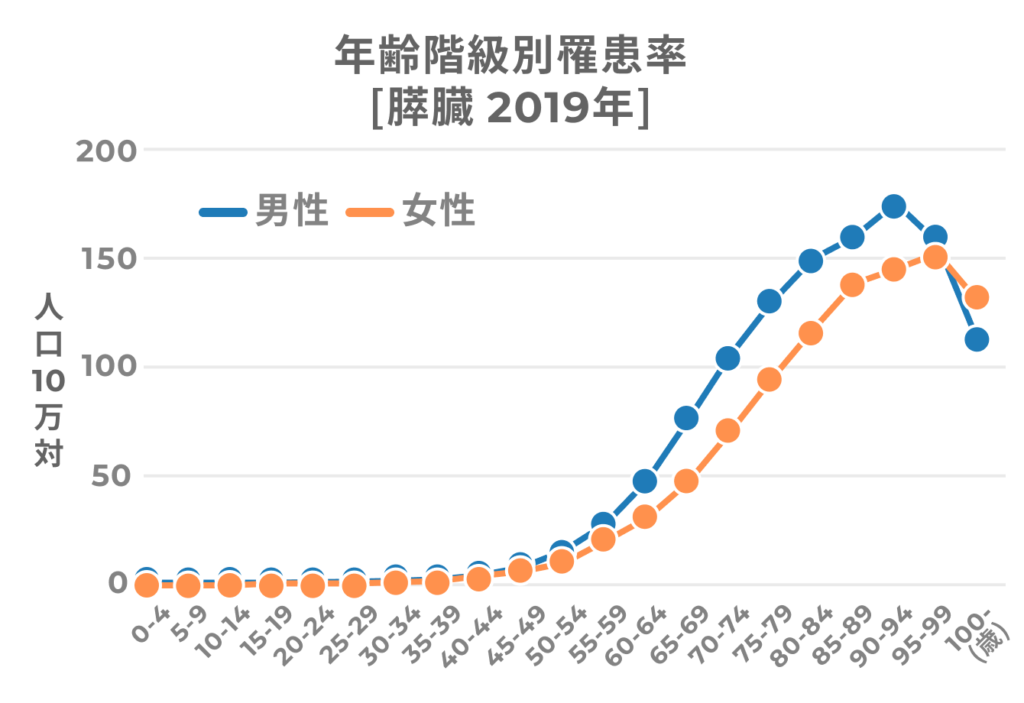
もう少し詳しくみてみましょう。下の表は、2019年に全国ですい臓がんになった人の数を性別と年代別(10歳ごと)でまとめたものです。10代から30代までは比較的少ないのですが、40代から50代、50代から60代ではそれぞれ3倍近く増えています。その後、60代でかなり増えています。性別でみると、男性のほうが女性よりもやや多い傾向にあることがわかります。
表4 すい臓がんの年齢別の発症数 (2019年)
| 男性 | 女性 | |
| 10代 | 8人 | 25人 |
| 20代 | 19人 | 47人 |
| 30代 | 112人 | 116人 |
| 40代 | 576人 | 445人 |
| 50代 | 1748人 | 1207人 |
| 60代 | 4969人 | 3268人 |
| 70代 | 8508人 | 7012人 |
| 80代 | 5349人 | 6918人 |
参考:

質問者
年齢を重ねるごとに増え、大人の男性に多いんですね。

先生
すい臓がんは、診断されたときにはかなり進行していることが多いので、少しでも不安やリスクのある人には検査を受けることをお勧めします。生存率を下げないためにも、早期発見が大切ですからね。
膵臓(すいぞう)がんの検査とは。いつ、どんなタイミングで受けるべき?
職場や区市町村で実施している「がん検診」を受けたことがある人もいるでしょう。これらの検診には、胃がん、子宮頸がん、肺がん、乳がん、大腸がんの検査があります」(*11)。しかし、すい臓の検査というと、ピンとこない人が多いのではないでしょうか。

質問者
言われてみれば、がん検診にすい臓がんの検査はなかったと思います。

先生
そうなんです。現在のところ、職場や区市町村の検診にすい臓がんの検査は含まれていません。そのため、家族や友人がすい臓がんになったと聞き、自分は大丈夫だろうかと不安になったり、何か気になる症状があったりしても、一体どこに行けばいいのか、何から始めればよいのかわからない人が多いと思います。
参考:
- (*11)厚生労働省 がん検診
現状は、症状が出てはじめて受診する人が半数以上
実際、すい臓がんが見つかった人の半数(50.8%)は、何か気になる症状が出てはじめて病院を訪れています(*12)。そのほかには、健康診断で異常を指摘されたこと(15.9%)や集団検診後の精密検査(10.5%)が受診のきっかけになっています(*12)。また、糖尿病の悪化により受診するケースもみられます。
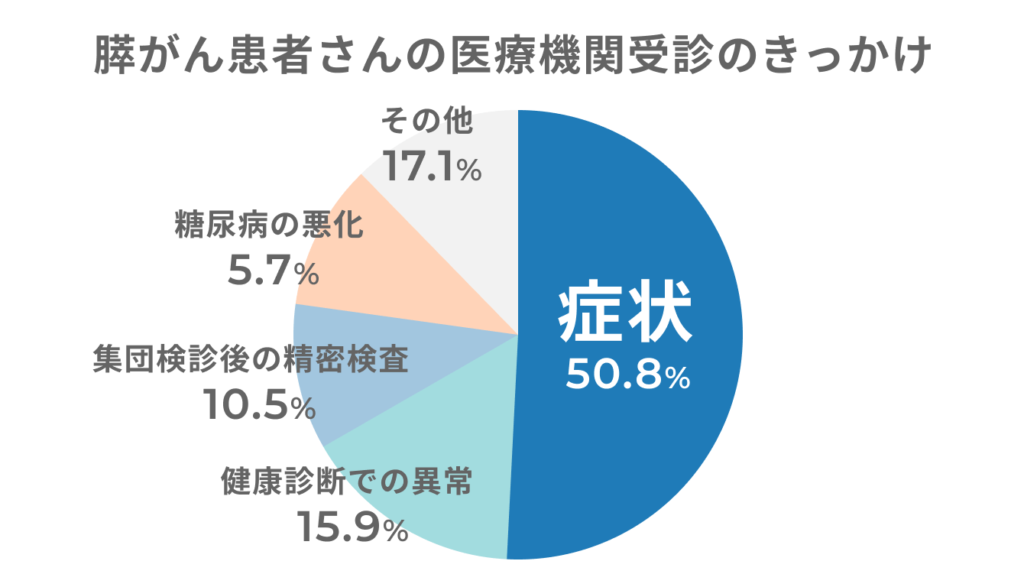
参考:
- 図4(*12)膵がん診療ガイドライン2019の解説
すい臓がん検査、何科に行くべき?
すい臓専門医の受診をお勧めします。
すい臓がんの症状には特にこれといった特徴的なものがなく、ほかの病気でも同じような症状がみられます。そのため、例えばお腹が痛い場合は胃の内視鏡検査だけで終わったり、腰が痛い場合は整形外科を受診するだけになったりして、すい臓がんを見逃してしまうことがあります。
正確な診断のためには、すい臓の専門医の診察と詳しい検査が必要です。血液検査や健康診断で異常が見つかった場合は、専門医への紹介状がもらえます。そのほか、どこの病院に行けばよいかわからない方は、次の一覧を参考にしてください。
すい臓がん検査の種類と診断までの流れ

質問者
すい臓がんの検査とは、どういうことをするんでしょうか?

先生
すい臓がんを調べるためには、いろいろな検査を行います。すい臓がんが疑われるような症状、糖尿病や慢性膵炎などのすい臓がんのリスク因子、健康診断での結果など、状況に応じて段階を踏んでさまざまな検査が行われます。
すい臓がんの検査には、次のようなものがあります。
- 血液検査
- 腫瘍マーカー
- 腹部超音波(エコー)検査
- CT検査
- MRI検査
- 超音波内視鏡検査(EUS)
- 内視鏡的逆行性胆管膵管造影(ERCP)
- 細胞診・組織診
- PET検査
参考:
- 図5(*12) 膵がん診療ガイドライン2019の解説およびがん情報サービス 膵臓がん 検査より改変
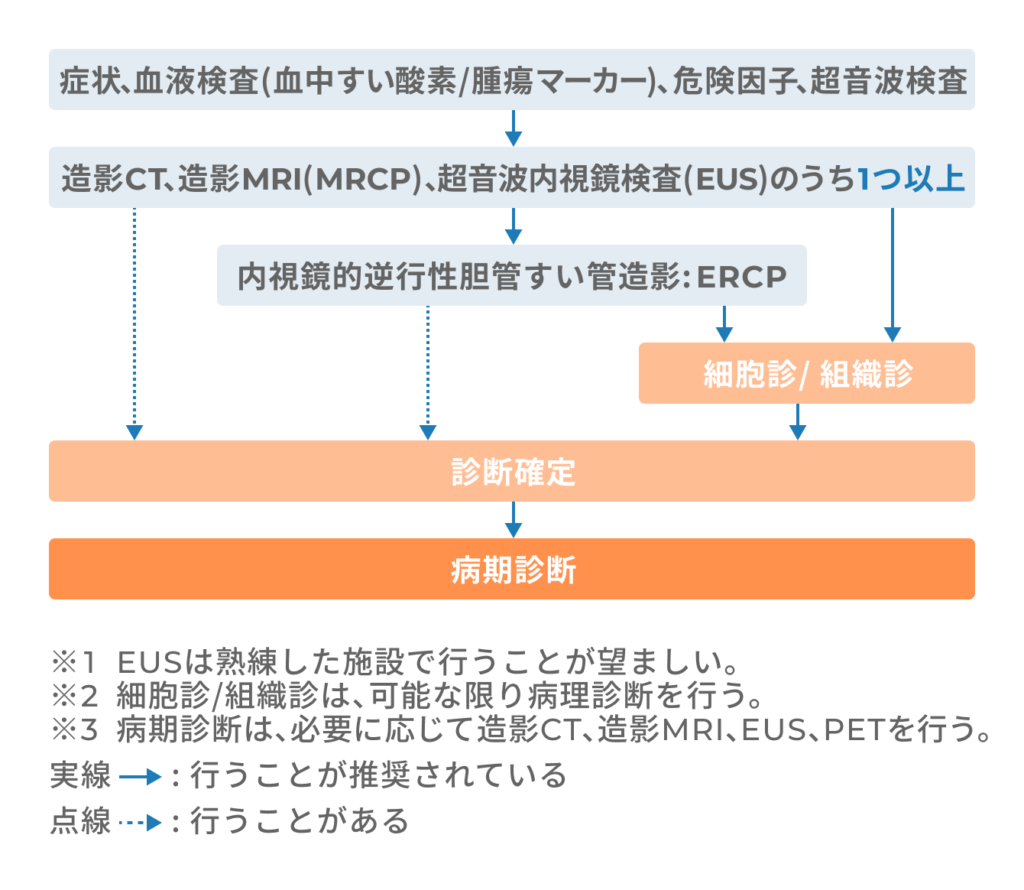
すい臓がんと診断がつくまでに、段階的にさまざまな検査が行われます。

質問者
すい臓がんと診断されるまでに、こんなにたくさんの検査が必要なんですか?

先生
そうなんです。まずは症状について確認し、血液検査や腹部超音波検査を行います。異常がみられた場合は、CTやMRIなどの詳しい検査をします。その結果、すい臓がんが疑われる場合には、さらに精密検査をしてからすい臓がんと診断します。

質問者
すぐに診断がつくわけではないんですね。

先生
このような検査の流れは診療ガイドラインに基づくもので、実際には病院によって基準や検査の流れが異なる場合もあります。病院では、検査を受ける人の症状や体の状態に合わせて検査のプロセスや内容を決めます。
膵臓(すいぞう)がんの初期検査の種類、費用、特徴は?
すい臓がんの検査について、ひとつひとつみていきましょう。それぞれの検査の内容、費用、メリット、注意点はどういったものでしょうか。
まず、初期検査についてみていきましょう。
- ※検査費用は医療機関によって異なる場合があります。こちらに示す金額は目安としてお考えください。
・血液検査
すい臓がんでは、すい臓から分泌されるアミラーゼやリパーゼなどの数値が高くなります。血液検査でこれらの数値が上昇しているかどうかを検査し、すい臓がんの可能性を調べます。
| 費用 | 保険適応時 約1000–4000円 自己負担時 約1万円 |
| メリット | 職場や区市町村の健康診断や人間ドックに含まれている場合があります。かかりつけ医でも簡単にいつでも調べることができます。費用もほかの検査と比べて高額ではなく、体への負担も大きくありません。 |
| 注意点 | すい臓がんがあっても、数値に異常がみられないこともあります。また、異常がみられたとしても、ほかの病気が原因の場合もあります。そのため、血液検査だけですい臓がんの診断はできません。 |
各検査項目と基準値※
| 検査項目 | 概要 | 基準値 | 注意すべき病気 |
| 血清アミラーゼ | 糖類を分解する酵素です。すい臓に異常があると異常値が出ますが、飲酒や肥満などほかの原因でも上昇します。 | 44–132 U/L | 高い場合:急性膵炎、慢性膵炎、すい臓がん、慢性腎不全、耳下腺炎など 低い場合:糖尿病、すい臓がん、進行した慢性膵炎など |
| リパーゼ | 脂肪を分解する酵素です。すい臓に異常があると、数値が高くなります。 | 13–55 U/L | 高い場合:急性膵炎、慢性膵炎、すい臓がん、腎不全、肝硬変など 低い場合:糖尿病、すい臓がん、ウイルス性肝炎など |
| トリプシン | タンパク質を分解する酵素です。すい臓に異常があると、数値が高くなります。 | 100–550 ng/mL | 高い場合:急性膵炎、慢性膵炎、すい臓がん、肝硬変、腎不全など 低い場合:糖尿病、慢性膵炎、すい臓がんなど |
| エラスターゼ1 | タンパク質を分解する酵素です。すい臓に異常があると、数値が高くなります。 | 300 ng/dL以下 | 高い場合:急性膵炎、慢性膵炎、すい臓がんなど 低い場合:慢性膵炎など |
- ※基準値の範囲は医療機関や検査方法によって異なることがあります。
・腫瘍マーカー
がんに特徴的なタンパク質が血液や尿に含まれているかどうかを検査し、すい臓がんの可能性を調べます。がんの種類によって調べるマーカーが異なります。すい臓がんの腫瘍マーカーはCA19-9、SPan-1、DUPAN-2、CEA、CA50などで、血液検査で測定します。
| 費用 | 自己負担の場合、約3000円/マーカー |
| メリット | 健康診断やかかりつけ医などで簡単にいつでも調べることができます。費用も高額ではなく、体への負担も大きくありません。 |
| デメリット | すい臓がんがあっても、早期の場合は数値に異常がみられないこともあります。また、異常がみられたとしても、ほかの病気が原因の場合もあります。そのため、腫瘍マーカーだけでは、すい臓がんの診断はできません。 |
がん検査の精度について詳しく知りたい方は、こちらの「がん検査の精度とは?感度・特異度・陽性的中率から考える」をご覧ください。
・腹部超音波検査(腹部エコー)
お腹にゼリーを塗り、超音波の出る小さな器械をお腹にあてて、すい臓の状態を調べます。撮影した画像から、膵管の拡張やのう胞をはじめとするすい臓がんを疑う所見があるかどうかを確認します。
| 費用 | 保険診療時 約500–2000円 自己負担時 約5000円 |
| メリット | 身体的な負担がなく、安全な検査です。検診や外来受診時に受けることができます。被ばくの心配がないので、妊娠中でも検査を受けることができます。 |
| 注意点 | CTやMRIと比べると、観察する範囲が狭くなります。膵尾部は、超音波検査での観察が難しいことがあります。肥満体型の人や胃や腸にガスがたまっている場合は、観察が難しいことがあります。 |
・ミルクティーがすい臓がんの早期発見の助けに?
腹部超音波検査の直前に市販の紅茶に牛乳を入れて飲むと、検査の精度が上がると報告されています。すい臓は胃の裏側にあり、胃や腸のガスの影響で観察が難しい場合があります。ミルクティーを飲むとその影響がなくなり、すい臓がよく見えるそうです。
特に症状はないが気になる。病院に行く前に自宅でできる検査とは?
気になる症状はないけれど、家族や友人がすい臓がんになって心配になった人、年齢的に一度検査しておきたいと思った人のためには、自宅で簡単にできるすい臓がんのスクリーニング検査があります。
・マイシグナル®
細胞間のコミュニケーションに関係する「マイクロRNA」を用いたスクリーニング検査です。がんにかかっている人と健康な人の尿に含まれるマイクロRNAの違いを利用してがんの可能性を調べ、AIによるがんのリスク判定ができます。自宅で尿をとり、容器を郵送すると、約1か月後に検査結果が自宅に届きます。現時点でがんにかかっている可能性と将来的にすい臓がんにかかるリスクがわかります。
| 費用 | 5万3900円 |
| メリット | 身体的な負担がなく、少量の尿をとるだけです。病院に行く必要はなく、自宅でできます。すい臓がんだけではなく、胃がん、大腸がん、食道がん、肺がんなどほかのがんのリスクを一緒に調べることができるセットもあります。 |
| 注意点 | 健康保険の適用外で、自己負担の検査です。あくまでもスクリーニング検査で、病院での診断ではありません。正式な診断のためには、病院で受診してください。また、「現時点でがんのリスクがあるか」を調べる検査なので、基本的には健康診断と同様に定期的な検査が推奨されます。 |

質問者
自宅でできるスクリーニング検査があるんですね! 時間的な制約がないのはありがたいです。

先生
そうですね。すい臓がんの精密検査は身体的負担が大きいものもあるので、興味のある人はこういうスクリーニング検査を申し込んでみるのも選択肢のひとつですね。ただ、病院での診断ではないため、正式な診断のためには病院に行く必要があることを忘れないでください。
膵臓(すいぞう)がんの精密検査の種類、費用、特徴は?
次に精密検査です。
血液検査や腹部超音波検査などで異常がみられた場合、CTやMRI検査を行います。

質問者
血液検査や腫瘍マーカー以外に、腹部超音波検査だけでは不十分なんでしょうか?

先生
腹部超音波検査は簡便でどこでもすぐに受けられ、身体的な負担がないのもメリットです。ただ、腹部超音波検査で異常が見つかっても、それだけですい臓がんの診断はできません。より詳細な情報が得られるCTやMRI検査で、さらに調べる必要があります。検査の方法やプロセスについては、検査を受ける人の症状や体の状態、医師の判断により異なる場合があります。
・CT検査
エックス線を用いて体の中を撮影します。がんの大きさ、位置、ほかの臓器への転移を確認します。造影剤を用いる検査と用いない検査があります。造影剤を使うと、より詳しい情報が得られます。
| 費用 | 保険適用時 約2000–1万5000円 自己負担時 約2–5万円 |
| メリット | 検査時間は15分程度です。ペースメーカー、入れ歯、人工関節といった金属が体内に入っていても検査ができます。 小さいがんを見つけることができます。造影剤を使うと、より詳しく観察できます。 |
| 注意点 | 造影剤にはヨウ素(ヨード)が含まれているため、ヨードアレルギーのある人には使えません。これまで、造影剤を用いたCT検査で、じんましん、くしゃみ、吐き気、血圧の低下、呼吸困難などの副作用がみられた人にも造影剤は使えません。その場合は、造影剤なしの単純CT検査を行います。 |
・MRI検査
MRIは、磁気共鳴画像診断装置の略です。磁石でできた筒の中に入り、磁気の力を使って体内を撮影します。がんの大きさ、位置、ほかの臓器への転移、膵管に異常があるかを確認する検査です。
| 費用 | 保険適用時 約3000–2万円 自己負担時 約3–6万円 |
| メリット | 放射線被ばくの心配がありません。画像のコントラストが鮮明なので、がんがはっきり見えます。 |
| 注意点 | CT検査よりも時間がかかります。ペースメーカー、入れ歯、人工関節といった金属を体内に入れている人には実施できないことがあります。狭い筒の中に入るため、閉所恐怖症の人には負担が大きい可能性があります。検査中、機械の大きい音が聞こえます。造影剤を使う場合もあります。 |
CTとMRI検査の違いは?
検査をする機械自体はどちらも同じように見えるかもしれませんが、具体的には次のような違いがあります。どちらの検査もそれぞれのメリットがあり、体の状態や検査する部位などに応じて検査方法を決めます。
| CT | MRI | |
| 検査方法 | X線(放射線) | 磁力と電波 |
| メリット | ・短時間の検査 ・小さいがんを見つけることができる ・骨と空気の区別ができ、すい臓の検査に向いている ・体内に金属が入っていても検査ができる ・造影剤を使うと、より詳しく観察できる | ・放射線の被ばくの心配がない。妊娠中の人やお子さんも安心 ・画像のコントラストが鮮明なので、がんがはっきり見える |
| 注意点 | ・放射線を用いた検査 ・ヨードアレルギーのある人には造影剤が使えない ・造影剤なしでは、画像のコントラストがそこまで鮮明ではない | ・骨と空気の区別ができない ・造影剤を使う場合がある ・狭い筒の中に入るため、閉所恐怖症の人には負担が大きい可能性がある ・検査中、機械の音が大きい ・検査時間が長い ・体内に金属を入れている人はできない場合もある |
CT検査、MRI検査ですい臓がんと確定できない場合には、内視鏡的逆行性胆管膵管造影検査(ERCP)やPET(陽電子断層撮影)検査などを行い、総合的に診断します。
・超音波内視鏡検査(EUS)
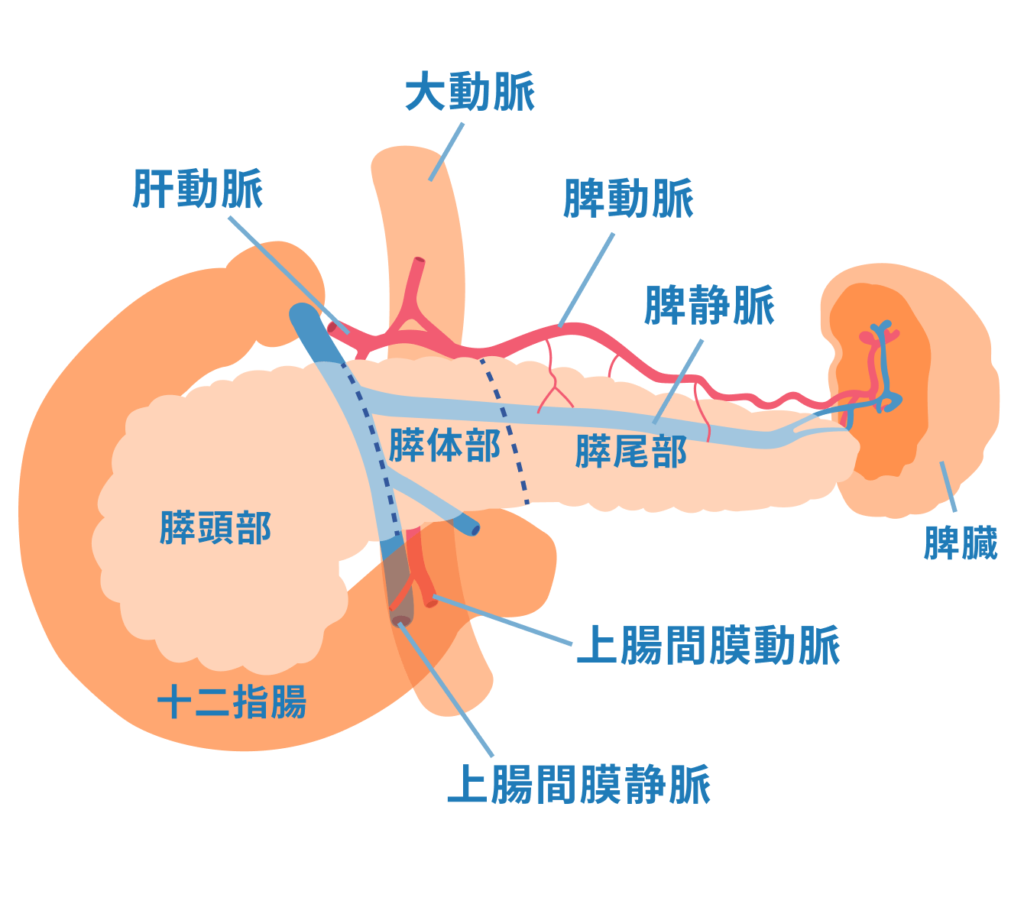
超音波がついた内視鏡による検査です。先端に超音波画像装置が付いた内視鏡を胃カメラのように口から入れて、すい臓がんがあるかを至近距離で調べます。内視鏡の先端には針がついており、検査中に必要に応じて細胞を採取する超音波内視鏡下穿刺吸引生検(EUS-FNA)が実施できます。
| 費用 | 保険適用時 約7000円 自己負担時 約2万–2万5000円(細胞を採取する場合、金額が変わります) |
| メリット | 腹部超音波検査では、脂肪や胃の中のガスの影響で観察が困難な場合がありますが、EUSでは胃や腸のガスの影響を受けることがほとんどありません。そのため、胃や十二指腸に囲まれているすい臓の観察に適しています。CTやMRI検査では見つからなかった小さながんを見つけることができます。検査時にがんが見つかったときやより詳しく検査したい場合は、検査中に細胞を採取することができます。 |
| 注意点 | 検査前には食事制限があります。検査により稀に出血や感染などを起こすことがあります。 |
・内視鏡的逆行性胆管膵管造影(ERCP)
口から内視鏡を入れ十二指腸まで到達させ、膵管内までカテーテルを挿入し、膵管に造影剤を注入します。膵液や胆汁の流れる管をエックス線で直接観察し、すい臓がんがあるかどうかを調べる検査です。ほかの検査と比べて膵管をより詳しく観察できます。すい臓がんの多くは膵管で発生するため、重要な検査です。また、必要に応じて、胆液、膵液、膵管内の細胞を採取できます。
| 費用 | 保険適用時 2000–6000円 自己負担時 約2万円 |
| メリット | CTやMRI検査と比較して、より詳しく膵管の状態を調べることができます。検査時にがんが見つかったときやより詳しく検査したい場合は、検査中に膵液や細胞を採取することができます。 |
| 注意点 | 検査前には食事制限があります。検査はうつぶせで行います。検査中は急性膵炎などの偶発症※が起こらないかモニタリングを行い、検査後は血液検査や腹部診察を行うため、入院が必要です。 |
- ※偶発症:検査のときに、稀に起きる不都合な症状のこと。
・細胞診・組織診(病理診断)
さまざまな検査を行っても、診断が確定しないときには、採取した細胞や組織を病理医が顕微鏡で観察し、がんかどうかを診断する病理検査を行います。EUSやERCP時などに細胞を採取して調べます。
| 費用 | 検査の種類によって異なりますので、詳しくは病院でお尋ねください。 |
| メリット | 病理診断を行うことで、良性か悪性かの判断ができます。 |
| 注意点 | EUSやERCPの注意点をご覧ください。 |
・PET検査
すい臓がん検査でのPET(陽電子断層撮影)では、フルオロデオキシグルコース(FDG)というブドウ糖に似た薬を用いたFDG-PETが一般的です。がん細胞とそうでない細胞を見分ける検査です。すい臓がんだけを見分ける検査ではありませんが、すい臓がんの可能性があるとき、がん細胞かどうかを確かめられます。最近では、PET検査とCT検査を組み合わせたPET/CT検査があります。詳細はこちらの「全身のがんを調べるPET(ペット)検査とは?費用・結果の見方を解説」をご覧ください。
| 費用 | 保険適用時 1–3万円 自己負担時:約10万円 |
| メリット | CTやMRIだけでは診断がつかない場合に行われます。全身を撮影するため、体全体の状態がわかります。小さながんを発見できます。 |
| 注意点 | FDGは放射性の薬のため、検査後はFDGを体内から出すために、水分をたくさんとる必要があります。糖尿病の人は、検査前に医師との相談が必要です。ほかの検査で診断が確定できないときのみ、保険診療で受けることができる検査です。 |
各検査の一覧表
| 検査の種類 | 費用 | メリット | 注意点 |
| 血液検査 | 保険適応時 約1000–4000円 自己負担時 約1万円 | ・健康診断や人間ドックに含まれている場合がある ・高額でなく、体への負担も少ない | ・すい臓がんがあっても、数値に異常がみられないことがある ・異常がみられたとしても、ほかの病気が原因の場合もある ・血液検査だけですい臓がんの診断はできない |
| 腫瘍マーカー | 約3000円/マーカー | ・健康診断やかかりつけ医で簡単に受けることができる ・高額ではなく、体への負担も少ない | ・すい臓がんがあっても異常がみられないことがある ・異常がみられたとしても、ほかの病気が原因の場合もある ・腫瘍マーカーだけでは、すい臓がんの診断はできない |
| 腹部超音波検査 | 保険診療時 約500–2000円 自己負担時 約5000円 | ・身体的な負担がなく、安全な検査 ・検診や外来受診時に受けることができる ・被ばくの心配がない | ・CTやMRIと比べ、観察する範囲が狭い ・肥満体型の人や胃や腸にガスがたまっている場合は、観察が難しいことも |
| miSignal | 5万3900円 | ・少量の尿をとるだけ ・自宅でできる | ・自己負担の検査 ・あくまでもスクリーニング検査で、病院での診断ではない |
| CT検査 | 保険適用時 約2000–1万5000円 自己負担時 約2–5万円 | ・短時間の検査 ・体内に金属が入っていても検査ができる ・小さいがんを見つけることができる ・骨と空気の区別ができる ・造影剤を使うと、より詳しく観察できる | ・放射線を用いた検査 ・ヨードアレルギーのある人には造影剤が使えない ・造影剤なしでは、画像のコントラストがそこまで鮮明ではない |
| MRI検査 | 保険適用時 約3000–2万円 自己負担時 約3–6万円 | ・放射線被ばくの心配がない ・画像のコントラストが鮮明 ・ヨードアレルギーのある人も安心して受けることができる | ・検査時間が長い ・体内に金属を入れている人はできない ・骨と空気の区別ができない ・閉所恐怖症の人には負担が大きい可能性 ・検査中、機械の音が大きい ・造影剤を使う場合がある |
| 超音波内視鏡検査(EUS) | 保険適用時 約7000円 自己負担時 約2万–2万5000円(細胞を採取する場合、金額が変わります) | ・脂肪や胃の中のガスの影響を受けない ・特に小さながんの発見に優れている ・必要に応じて、検査中に細胞を採取できる | ・検査前に食事制限あり ・検査により稀に出血や感染などを起こすことがある |
| 内視鏡的逆行性胆管膵管造影(ERCP) | 保険適用時2000–6000円 自己負担時 約2万円 | ・より詳しく膵管の状態を調べることができる ・必要に応じて、検査中に膵液や細胞を採取できる | ・検査前に食事制限あり ・うつぶせで行う ・偶発的に急性膵炎を起こす可能性がある ・入院が必要 |
| 細胞診・組織診 | 検査の種類によって異なりますので、詳しくは病院でお尋ねください。 | ・良性か悪性か判断できる | ・EUSやERCPの注意点をご覧ください。 |
| PET検査 | 保険適用時 1–3万円 自己負担時 約10万円 | ・体全体の状態がわかる ・小さながんを発見できる | ・検査前に食事制限あり ・検査後は水分をたくさんとる必要がある ・糖尿病の人は、検査前に医師と相談 ・ほかの検査で診断が確定できないときのみ保険診療 |
膵臓(すいぞう)がんと診断されたら?
詳しい検査の結果、すい臓がんが見つかったら、どうすればよいのでしょうか。突然のことに動揺したり不安になったり何も考えられなくなったりするのは自然な反応です。
診断がつくと、これからどういう治療を行うかを担当医師が提案します。治療方法は年齢や体の状態、検査結果などに応じて異なります。どういう治療を行うか、その治療法が自分の希望に合ったものかどうかを知り、納得して治療を始めるためにも、まずは自分の病気についてよく知ることが大切です。
担当医師とは異なる医師の意見を聞くこともできます。これをセカンドオピニオンと言います。ほかの先生の意見を聞いてみたいと思ったら、「セカンドオピニオンを聞きたいので、紹介状を書いてほしい」と言いましょう。
ひとりで悩まないことが一番大切です。インターネットや自分で調べた情報が正しいか確認することはもちろん、わからないことや心配なことがあったら、どんな小さなことでも医師や看護師に聞いてください。治療だけでなく、金銭的なこと、食事や生活に関することなど悩みごとに応じて、看護師、ソーシャルワーカー、栄養士などあなたのサポートをする専門のスタッフが病院にいます。
不安を感じたとき、相談したいことがあるときの窓口として「がん支援相談センター」があります。
まとめ
ここまでをまとめましょう。
- すい臓がんは、初期症状があまりない
- すい臓がんは、加齢とともに患者数が増え、男性の方がやや多い
- すい臓がんが進行すると、生存率が大幅に下がるため、早期発見が大切
- すい臓がんになる原因はまだわかっていないが、さまざまなリスク因子がある。リスク因子がある人は注意が必要
- 現時点で、職場や区市町村のがん検診にすい臓がんの検査は含まれていない
- 正確な診断のためには、すい臓の専門医の診察と詳しい検査が必要
- すい臓がんの初期検査には、血液検査や腹部超音波検査などがある
- 自宅で簡単にできるすい臓がんのスクリーニング検査として、miSignal(マイシグナル)がある
- 初期検査で異常がみられた場合、CTやMRIなどの精密検査を行う
- CTやMRIですい臓がんと断定できない場合は、ERCPやPET検査などを行う
- すい臓がんと診断された場合、まずは自分の病気や治療法について知ることが大切
- 診断が確定した後、ほかの医師にセカンドオピニオンを聞くこともできる
何か不調を感じたら、我慢することなく病院へ。すい臓がんは、高齢者に多くみられ、年齢を重ねるごとに増える病気です。男女別では、どちらかというと男性に多い傾向があります。初期の頃はほとんど症状が出ず、がんが見つかったときにはかなり進行している場合が少なくありません。しかし、早期の段階でがんが見つかれば、生存率も上がります。
忙しくて病院に行く時間のない方、検査での身体的負担が気になる方は、まずは自宅でできるスクリーニング検査から始めるのもひとつの方法です。あのとき検査しておけば、とならないためにも、すい臓がんリスクのある方や体に不調を感じている方は、積極的に検査を受けてみることをお勧めします。
- 国立がん研究センターがん情報サービス「がん統計」がん種別統計情報 膵臓
- 国立がん研究センターがん情報サービス「がん統計」(厚生労働省人口動態統計)
- がん情報サービス 膵臓がんについて
- 金原出版株式会社 膵がん患者さんのための診療ガイドラインの解説
- 日本消化器病学会ガイドライン 患者さんと御家族のためのガイド 慢性膵炎ガイド
- 膵がん 診療ガイドライン2019の解説
- 日本肝胆膵外科学会 膵管内乳頭粘液性腫瘍(IPMN)
- 国立がん研究センターがん情報サービス「がん統計」最新がん統計
- 国立がん研究センターがん情報サービス「がん情報」がん種別統計情報 肺
- 国立がん研究センターがん情報サービス「がん情報」がん種別統計情報 大腸
- 国立がん研究センターがん情報サービス「がん情報」がん種別統計情報 胃
- 国立がんセンター東病院 膵臓の病気と治療について
- すい臓がんドットコム
- がん情報サービス 膵臓がん
- がん情報サービス 膵臓がん治療
- 膵臓:18(1) p118、2003
- 国立がん研究センターがん情報サービス「院内がん登録生存率集計結果閲覧システム」
- Egawa S, Toma H, Ohigashi H, et al. Japan pancreatic cancer registry;30th year anniversary:Japan Pancreas Society. Pancreas 2012;41:985-92
- 国立がん研究センターがん情報サービス「がん統計」(全国がん登録)「全国年齢5歳階級別(100歳以上丸め、85歳以上再掲、95歳以上再掲)罹患数,部位,性,診断年別」
- 厚生労働省 がん検診
- 日本膵臓学会 指導施設
- 日本膵臓学会 都道府県別の指導医
- がん情報サービス 膵臓がん 検査
- 臨床検査基準値一覧 国立がん研究センター
- がん情報サービス 腫瘍マーカー検査とは
- Predictive Factors for Pancreatic Cancer and Its Early Detection Using Special Pancreatic Ultrasonography in High-Risk Individuals Cancers 2021; 13: 502
- 日本癌治療学会 がん診療ガイドライン 膵がん CQ1-4
- 国立がん研究センター中央病院 超音波内視鏡(EUS)
- がん情報サービス がんの検査について PET検査とは
- がん支援相談センター
- ※本記事に記載されている費用は当社(Craif)が独自で調べたものになります。実際の費用は各医療機関にお問い合わせください。
すい臓がんの5年生存率は8%、全がんの中で最も低いがんとして知られています ※1。
予後が悪い要因として①早期発見が非常に困難、②進行が速く、転移を起こしやすい、③抗がん剤がなかなか効かない、等の特徴があります。
さらに、市区町村のがん検診には、すい臓がんの検査は含まれておらず※2、早期発見の機会を逃してしまいがち。
そんなすい臓がんに備えるための情報誌「-安心のために- 知っておきたい「すい臓がん」のこと」を「無料」で配布中です。
すい臓がんの基礎情報、がんにならないための過ごし方、一般的なすい臓がんの検査についてまとめています📚
受け取りを希望する場合は、下記のボタンよりフォームを開いて、メールアドレスのご入力をお願いします。メールにて冊子をお送りします。
今後のがん対策のために、ぜひお役立てください。
\役立つ情報誌を無料配布中/
早期発見が難しい「すい臓がん」に備えるために
すい臓がんの基礎情報、がんにならないための過ごし方、一般的なすい臓がんの検査についてまとめています📚
受け取りを希望する場合は、下記のボタンよりフォームを開いて、メールアドレスのご入力をお願いします。メールにて冊子をお送りします。

この記事をシェア
この記事の監修者

名古屋大学 未来社会創造機構 客員准教授、博士(薬学)、薬剤師
東京大学大学院 薬学系研究科にてケミカルバイオロジーを専攻し博士号(薬学)を取得。研究活動に並行してGlobal Healthのプロジェクトにも従事。幼少期をオランダで過ごした海外経験と技術バックグラウンドを活かし、米国のNPOにてザンビア等の開発途上国への医療テクノロジー導入も支援。大学院修了後、2013年にバイエル薬品に入社。オンコロジーや眼科領域事業でMR、マーケティングの経験を積んだ後、経営企画や全社プロジェクトのPMO等、幅広い業務をリードした。 同社を退職後、2019年1月Craif株式会社に参画。
カテゴリから探す
キーワードから探す








質問者
すみません。まず、すい臓がどこにあるのかよくわかりません。