がん検査
がんに関する検査の精度はどう見極める?感度・特異度・AUCから考える
- 公開日: 1/17/2023
- |
- 最終更新日: 10/2/2025


先生
残念ながら違います。実際にはがんでないのに「がんの疑いあり」という結果が出たり、がんなのに見落としがあったり。精密検査を受けないと実際のところはわからないのが現状です。

質問者
え?100%正確な検査は存在しないんですか?

先生
そうです。しかし、検査でがんリスクを確認して必要な場合に精密検査を受けるのは、早期発見するうえでとても重要です。
検査の精度をひとつの数値だけで導くのは難しいです。感度・特異度・陽性的中率・AUCといった指標を基に評価しないといけません。この辺りを詳しく解説していきます。
本記事では、がんに関する検査の正確さを示す指標や、がんリスクの早期発見につながる検査「マイシグナル・スキャン」について解説します。
自分にあった検査でがんリスクの早期発見につなげたいという方は、ぜひ参考にしてみてください。

目次
がん検査(がんリスク検査を含む)の正確性を表す指標
がんに関する検査の正確性を表す指標として、以下があげられます。
- 感度
- 特異度
- 陽性的中率
- AUC
指標の意味を正しく理解し、検査の精度を正しく見極めましょう。
感度
感度とは、実際にがんがある人をどれだけ正しく「陽性」と判定できるかを示す指標です。
たとえば、感度が90%の検査なら、がん患者10人のうち9人を正しく陽性と判定できますが、1人は見落とすことを意味します。
感度が高ければ高いほど、がんがある人を逃さず拾い上げられるため、早期発見につながる大切な指標といえます。
しかし感度だけに注目すると、がんでない人まで陽性と判定してしまうケースが増える可能性があるため、他の指標とあわせて評価するようにしましょう。
特異度
特異度とは、がんのない人をどれだけ正しく「陰性」と判定できるかを示す指標です。
たとえば、特異度が90%の場合、がんのない人10人のうち9人を正しく陰性と判定できますが、1人は間違って陽性と判定されることを意味します。
特異度が高ければ、健康な人を「がんの疑いあり」と間違うケースが減り、余計な不安を抱えずにすみます。
ただし、特異度だけが高くても感度が低ければがん患者を見逃してしまうため、特異度も他の指標とあわせて評価する必要があります。
陽性的中率
陽性的中率とは、検査で「陽性」と判定された人のうち、実際にがんがある人の割合を示す指標です。
たとえば、ある検査の陽性的中率が70%であれば、陽性と判定された10人のうち7人は本当にがんを抱えており、残りの3人はがんではなかったということを意味します。
陽性的中率が高いほど、「陽性」と出たときに本当にがんがある可能性が高くなるため、検査結果へ信頼度が高まります。
ただし、陽性的中率に関しても、単体では検査の良し悪しを判断することはできません。他の指標と組み合わせて評価することで、検査の正確性をより正しく理解できるようになるでしょう。
AUC
AUC(Area Under the Curve)は、検査の総合的な性能を評価するための指標です。
感度と特異度の関係をグラフ化したROC曲線の下の面積を計算したもので、1に近いほど精度が高く、0.5に近いほど精度が低いことを意味します。
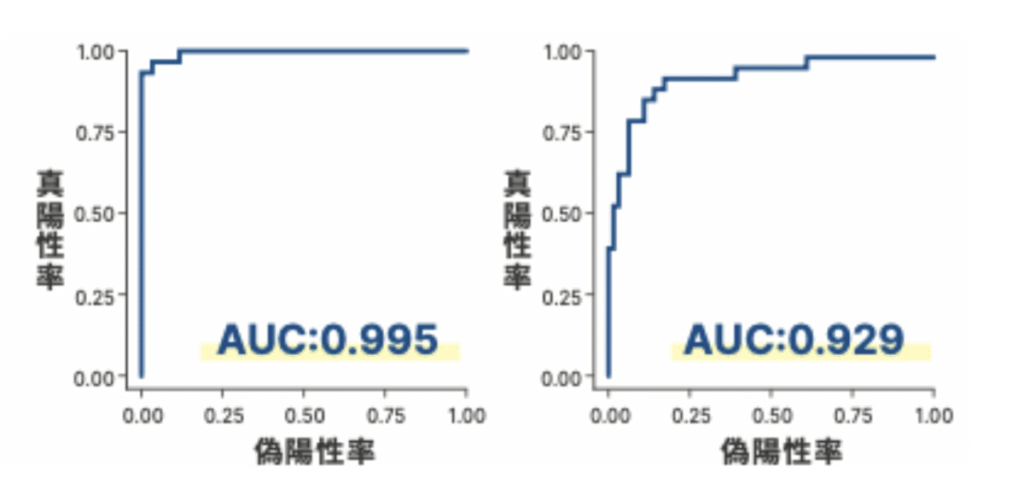
AUCの値が1に近いほど、「がんの人を正しくがんと判定する能力」かつ「健康な人を誤ってがんと判定しない能力」が高い検査といえます。
AUCは感度や特異度のどちらか一方だけに偏ることなく、検査全体のバランスの良さを示せる点が大きな特徴です。
医療の世界では、一般的にAUCが0.8を超える検査は「精度の高い検査」、AUCが0.9を超える検査は「きわめて精度の高い検査」と評価されます。
感度と特異度が高い検査が良い検査?有病率によって変わる検査の見え方

質問者
がんに関する検査は、感度・特異度が高い検査がいいのではないですか?

先生
そういうわけではありません。誤解する人が多いのですが、陽性判定が出た人のうち、本当にがんである確率は感度・特異度だけでは導けません。「有病率」が大きく関係してくるからです。有病率とは、特定の集団のある一時点で、その病気にかかっている人の割合のことを指します。 たとえば、まったく同じ検査を有病率が異なる集団に対して実施した場合、何が起きるかみてみましょう。
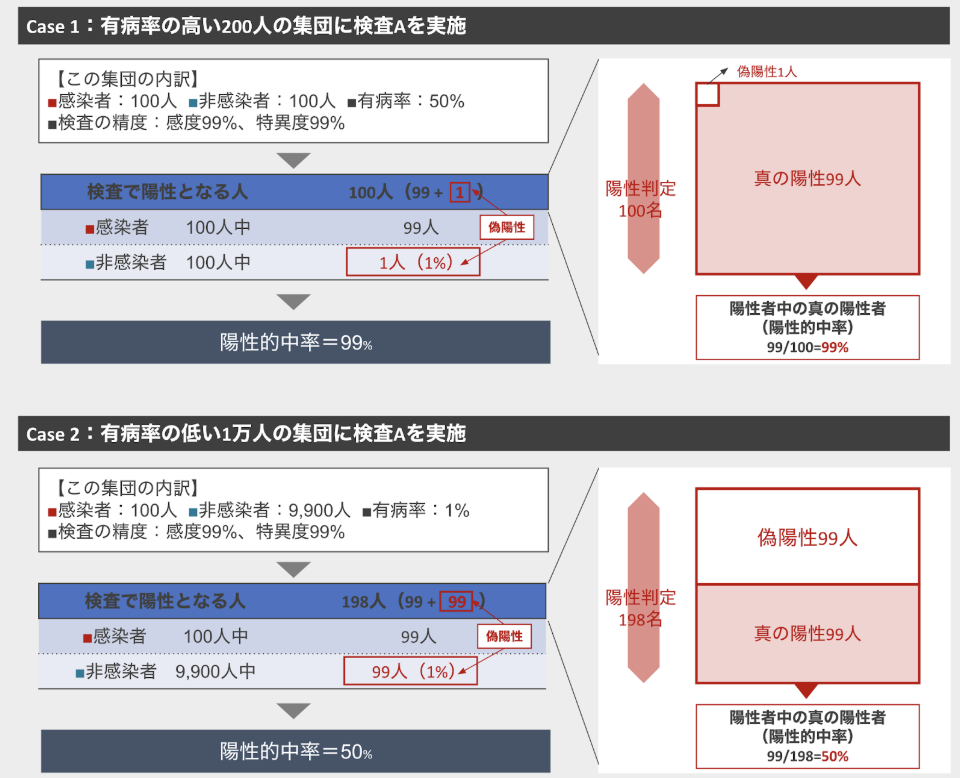
Case 1のように、感染者(インフルエンザなど)が多い集団で検査をすると、陽性と出た人が本当に感染者である可能性は高くなります。
しかし、感染者の人がほとんどいない集団で同じ検査をすると、陽性と出ても実際にはがんでない人が混ざる割合が増えるのです。

質問者
なるほど。有病率が高いと必然的に検査の精度も上がるということですね。

先生
その通りです。だから有病率まで計算式に入れた「陽性的中率」という指標があります。しかし、陽性的中率は有病率を計算に含めた指標ですが、その数値は有病率の大小に大きく左右されます。
たとえば、陽性的中率は有病率によって以下のように結果が変わります。
| 集団 | 陽性的中率の傾向 |
| 疾患の有病率が1%の集団 | 陽性的中率は低くなる(多くが偽陽性になる) |
| 疾患の有病率が50%の集団 | 陽性的中率は高くなる(陽性が的中しやすい) |
陽性的中率は、有病率が高いと上がり、有病率が低いと下がる性質を持つのです。
そのため、陽性的中率の数値のみでは、検査の精度は判断できません。
陽性的中率を評価する場合は、「臨床データ(精密検査を受けてがんと診断される実際の割合)」と比較します。「陽性的中率、つまりがんを正しく診断できる確率」と「実際に精密検査を受けてがんと診断される割合」に大きな差がない場合、そのがん検査は有用性の高い検査といえます。
【対策型がん検診】がん検査の種類と精度
対策型がん検診とは、国ががんによる死亡率を減らすことを目的に推奨しており、有効性が確立している検査です。
各がん検診に関する令和精度管理指標は、以下の通りです。
| 乳がん | 子宮頸がん※1 | 大腸がん | 胃がん | 肺がん | |
| 検査方法 | 視触診およびマンモグラフィ(マンモグラフィ単独含む) | 細胞診 | 便潜血 | 胃X線 | 胸部X線 |
| 要精検率 | 2.4%以下 | 2.5%以下 | 6.8%以下 | 7.7%以下 | 2.4%以下 |
| がん発見率 | 0.4%以上 | 0.15%以上 | 0.21%以上 | 0.19%以上 | 0.10%以上 |
| 陽性反応適中度 | 6.1%以上 | 5.9%以上 | 3.0%以上 | 2.5%以上 | 4.1%以上 |
※1 20-74歳の女性が対象
出典:表5 各がん検診に関する精度管理指標と基準値
たとえば乳がん検診では、要精密検査となった人のうち少なくとも6.1%が実際にがんと診断され、検診全体では0.4%以上のがんが見つかります。
一方で、肺がん検診はがん発見率0.10%以上と低めですが、要精検者のなかでは4.1%以上で肺がんがみつかるのです。

質問者
がん検査の精度ってすごく複雑ですね。つまり、ひとつの指標だけみてその検査の精度を判断したらいけないってことですね。

先生
その通りです。さらに忘れてはいけないのが、いくら精度の高い検査であっても適切な頻度で受けないと早期発見にはつながらないということです。やはり重要なのは早期発見ですから。
がんリスクを定期的にチェックするなら「マイシグナル・スキャン」
がんに関する検査は一度受けて終わりではなく、定期的に受けることではじめて早期発見につながります。
しかし、人間ドックや対策型がん検診は、時間や費用、身体的負担の面から「毎年受けるのは大変」と感じる人も多いのではないでしょうか。
そのような悩みをお持ちの方には、自宅で簡単にできるがんリスク検査「マイシグナル・スキャン」がおすすめです。
マイシグナル・スキャンは、尿中のマイクロRNAをAIで解析することで、部位ごとにがんリスクをステージ1から検出する世界初※1の検査です。
対象となる部位は、すい臓・胃・大腸・肺・乳房・卵巣・食道・腎臓・膀胱・前立腺の計10種類※2で、がん死亡数の約8割※3をカバーしています。
検査手順は、専用キットで尿を採取して送り、結果を待つだけ。身体的負担や食事・運動制限などもないため、日常のスキマ時間に無理なく取り入れられます。
定期的ながんリスク検査で、「たぶん大丈夫」を確かな根拠に変えてみませんか。
※1 尿×AI×マイクロRNAを用いたがんリスク検査サービスとして(第三者機関調査)
※2 女性は前立腺がんを除く9種、男性は乳がん・卵巣がんを除く8種が検査対象となります
※3 国立がん研究センターがん情報サービス「がん統計」(厚生労働省人口動態統計)、ただし造血器腫瘍を除く
\早期発見の難しいすい臓がんも対象/
「尿」で10種のがんリスクを判定!
マイシグナル・スキャン
日本のがん死亡数の約8割を占める10種類のがん※を個別にリスク判定します。尿中のマイクロRNAをAI解析技術が評価され、すでに全国2000軒の医療機関でも導入されています。
- ※国立がん研究センターがん情報サービス「がん統計」(厚生労働省人口動態統計)、ただし造血器腫瘍を除く
マイシグナル・スキャンの精度を裏付ける2つの根拠
マイシグナル・スキャンの精度は、以下の2つの根拠によって裏付けられています。
- AUCからみる検査の正確さ
- 発見が難しい早期すい臓がんも高い感度で検出
マイシグナル・スキャンの精度を正しく理解し、活用を検討してみてください。
AUCからみる検査の正確さ
マイシグナル・スキャンの開発根拠となった横浜国立大学との共同研究では、10種のがん種※1において「尿中マイクロRNAを元にがんの有無を判定できるか」を確認しました。
結果は、すべてのがん種において、AUC 0.9以上というきわめて精度の高い結果となりました。
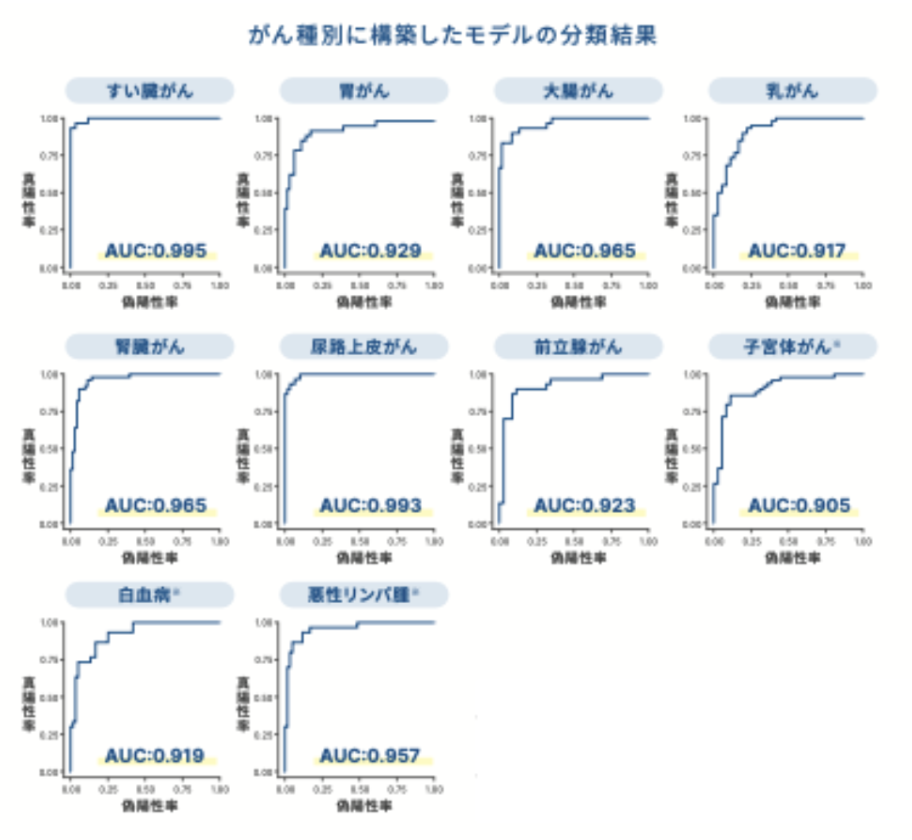
この結果から、マイシグナル・スキャンは複数のがん種において高い正確さを示す、信頼性の高い検査であることがわかります。
※1すい臓がん・胃がん・大腸がん・乳がん・腎臓がん・尿路上皮がん・前立腺がん・子宮体がん・白血病・悪性リンパ腫の10種類です。子宮体がん・白血病・悪性リンパ腫の3種は、今後マイシグナル・スキャンでのがんリスク判定を目指し、鋭意追加研究を実施しています。
出典: Development of a urinary miRNA-based assay for early detection of 10 types of cancer. The 30th Annual Meeting of Japanese Association for Cancer Detection and Diagnosis. 2022 Sep. Chiyoda, Japan.
発見が難しい早期すい臓がんも高い感度で検出
すい臓がんは早期発見が難しく、気付いたときにはすでに進行しているケースも少なくありません。そのため、従来の検診や腫瘍マーカーだけでは、十分に対応できないことが課題でした。
しかし、マイシグナル・スキャンでは、開発根拠となった研究成果としてすい臓がんをステージ1から高い感度で検出できることが報告されています。
この研究では、ステージⅠやⅡAといった早期段階のすい臓がんにおいて感度92.9%という高い成果を示しました。これは、これまで広く用いられてきた腫瘍マーカーCA19-9の感度37.5%を大きく上回る数値です。
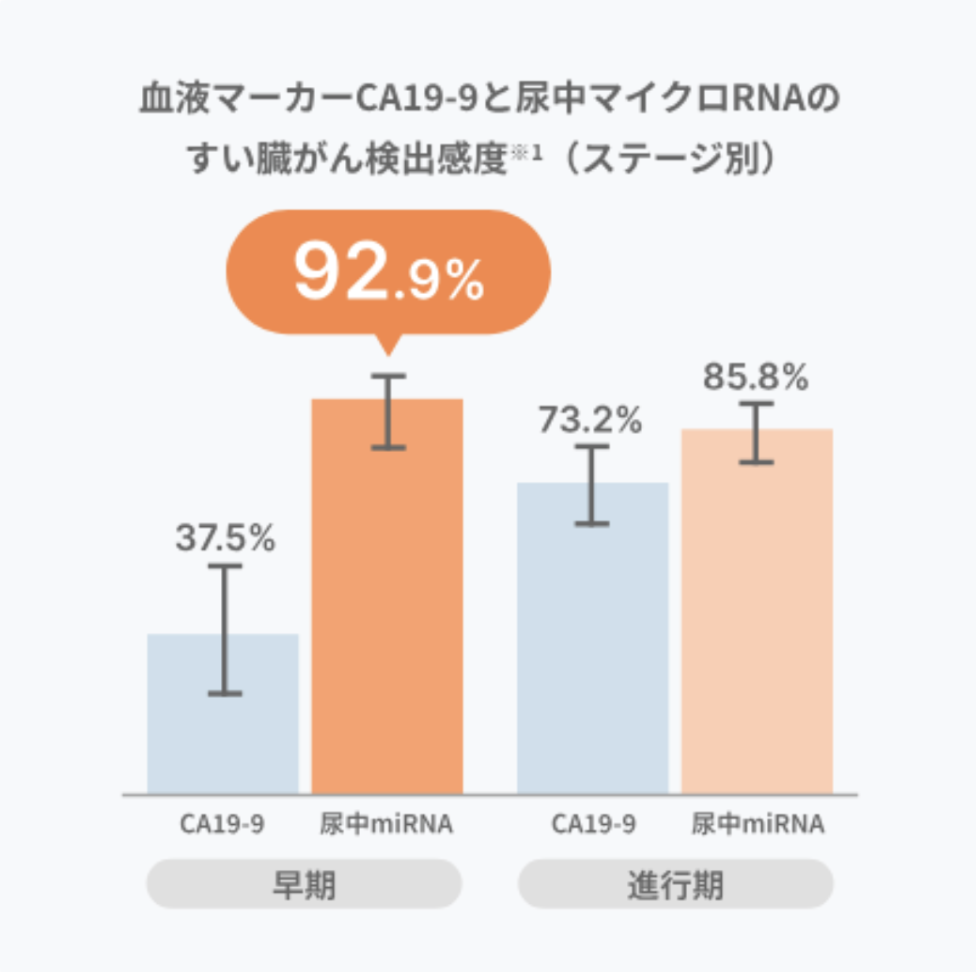
この結果は国際医学誌「eClinicalMedicine」にも掲載されており、研究としての信頼性が国際的にも認められています。
\早期発見の難しいすい臓がんも対象/
「尿」で10種のがんリスクを判定!
マイシグナル・スキャン
日本のがん死亡数の約8割を占める10種類のがん※を個別にリスク判定します。尿中のマイクロRNAをAI解析技術が評価され、すでに全国2000軒の医療機関でも導入されています。
- ※国立がん研究センターがん情報サービス「がん統計」(厚生労働省人口動態統計)、ただし造血器腫瘍を除く
マイシグナル・スキャンが向いている人の3つの特徴
マイシグナル・スキャンは、以下の人に向いています。
- 忙しくて検診に行く時間がない
- 検査に苦手意識がある
- 家族にがん経験者がいる
あてはまる内容があるかチェックし、マイシグナル・スキャンの活用を検討してみてください。
忙しくて検診に行く時間がない
仕事や家事、育児に追われて「がん検診に行きたいけれど時間が取れない」という方も多いでしょう。
一般的ながん検診や人間ドックは平日の日中に行われることが多く、受診のために休暇をとる必要があることから、つい後回しにしてしまいがちです。
その点、マイシグナル・スキャンは自宅で採尿して郵送するだけなので、スキマ時間や休日にも無理なく受けられます。
マイシグナル・スキャンは、時間に追われる生活のなかでも健康管理を諦めたくない方におすすめです。
検査に苦手意識がある
がん検診というと、採血や胃カメラ、マンモグラフィーなど、「痛そう」「しんどそう」といったイメージがあり、足が遠のいてしまう方が多くいます。
とくに過去に検査で不快な経験をした方にとっては、心理的なハードルが高くなりがちです。
その点、マイシグナル・スキャンは採尿のみなので、痛みを感じることも体に器具を入れることもありません。
自宅で行えるため病院特有の緊張感をもつこともなく、不安なく取り組めます。
検査に苦手意識があって受診をためらっている方も、まずはマイシグナル・スキャンからはじめ、不安を軽減しながらがんリスクの早期発見につなげましょう。
家族にがん経験者がいる
家族にがんを経験した人がいる場合、自分自身も将来的にがんになるのではと不安を抱く方も少なくないでしょう。
特定のがん種では家族歴によってがんリスクが高まることが知られており、定期的な検査が推奨されることもあります。
しかし、これまでの検査だけでは対象となるがん種が限られているため、「本当に大丈夫だろうか」と不安が残るケースもあります。
その点、マイシグナル・スキャンは、すい臓がんや卵巣がんなどの対策型がん検診には含まれない部位を含め、10種類のがんリスク※1を一度に確認可能です。
家族歴があるからこそ早期発見に力を入れたいという方にとって、複数部位を一度に確認できるマイシグナル・スキャンは、不安を軽減するための有効な手段といえます。
※1 すい臓・胃・大腸・肺・乳房・卵巣・食道・腎臓・膀胱・前立腺の計10種類、女性は前立腺がんを除く9種、男性は乳がん・卵巣がんを除く8種が検査対象となります
精度を正しく理解して自分にあった検査をみつけよう
がんに関する検査はどれも100%正確ではありません。
検査の精度を適切に見極めるためには、感度・特異度・陽性的中率・AUCなどの指標を理解することが大切です。
その点、対策型がん検診は有効性が確立された公的な選択肢であり、定期的に受けるほど早期発見の可能性が高まります。
また、がんリスクを定期的に評価したい方には、「マイシグナル・スキャン」の活用がおすすめです。
がんは早期に発見できれば治療の選択肢が増え、予後も比較的良くなります。検査の精度を正しく理解し、自分にあった方法を取り入れて未来の健康につなげましょう。
\早期発見の難しいすい臓がんも対象/
「尿」で10種のがんリスクを判定!
マイシグナル・スキャン
日本のがん死亡数の約8割を占める10種類のがん※を個別にリスク判定します。尿中のマイクロRNAをAI解析技術が評価され、すでに全国2000軒の医療機関でも導入されています。
- ※国立がん研究センターがん情報サービス「がん統計」(厚生労働省人口動態統計)、ただし造血器腫瘍を除く
この記事をシェア
この記事の著者

医学修士・薬剤師・メディカルライター
神戸大学医学研究科を卒業後、大手化粧品会社の研究開発部に勤務。その後、臨床薬剤師の経験を積み海外へ移住。現在はメディカルライターとして製薬会社やバイオベンチャー企業のライティング業に従事している。
この記事の監修者

医師・博士(医学)
東京大学医学部卒業後、名古屋大学大学院医学系研究科博士課程修了。脳神経外科専門医、がん治療認定医。名古屋大学研究員、日本学術振興会特別研究員PD(愛知県がんセンター研究所分子腫瘍学分野)を経て、現在、公立学校共済組合 東海中央病院(脳神経外科)、河村病院(一般内科)にて非常勤勤務医師、愛知県がんセンター研究所研修生。
カテゴリから探す
キーワードから探す










質問者
最近手軽に受けられる様々な「がんに関する検査」がありますが、もし自分ががんだったとして、検査を受けたら必ずがんは見つかるのでしょうか?がんの可能性を指摘されても実際には違うってこともありますか?